Come si progetta una tecnologia che salva vite: dall'evoluzione dell'imaging al caso I‑Genius
L’evoluzione dell’imaging negli ultimi trent’anni
In tre decenni il modo di analizzare il corpo umano attraverso l’imaging è cambiato radicalmente: all'inizio degli anni Novanta hanno fatto la loro comparsa le prime risonanze magnetiche dedicate, sistemi più piccoli e specializzati pensati appositamente per studiare le estremità del corpo come ginocchia, mani, piedi e caviglie. L'obiettivo era pratico: alleggerire la pressione sulle grandi macchine ospedaliere, che erano sempre sovraccariche, offrendo un'alternativa più agile per quegli esami che altrimenti sarebbero rimasti in lista d'attesa. Il funzionamento era piuttosto confortevole: il paziente si sedeva comodamente su una poltrona e inseriva semplicemente l'arto da esaminare in una piccola apertura, potendo nel frattempo leggere o rilassarsi, quasi dimenticandosi di trovarsi in un contesto medico.
Nel 1992 Esaote è la prima azienda a introdurre sul mercato un sistema di risonanza magnetica aperta dedicato alle articolazioni. Questa pionieristica soluzione rispondeva anche all’esigenza di rendere l’esame accessibile a persone claustrofobiche, bambini e pazienti sovrappeso, superando i limiti dei tradizionali sistemi chiusi a tunnel.
Nel decennio successivo si è assistito a un’evoluzione graduale, ma significativa delle applicazioni: inizialmente la spalla, poi le diverse sezioni della colonna vertebrale, lombare, dorsale e cervicale, fino ad arrivare allo studio della testa. Le apparecchiature sono diventate progressivamente più versatili, mantenendo però l’architettura aperta e l’impiego di magneti permanenti. In questo percorso si inserisce lo sviluppo di sistemi innovativi per l’esame della colonna vertebrale in posizione eretta, che hanno introdotto nuove prospettive diagnostiche.
Il 2021 segna per Esaote l’arrivo dei primi sistemi total body a basso campo magnetico. La sfida principale è stata quella di garantire immagini di alta qualità attraverso un approccio tecnologico più compatto, sostenibile dal punto di vista ambientale ed economicamente più accessibile.
Oggi si apre un nuovo capitolo ancora più affascinante: si sta passando dall'utilizzo tradizionale per la diagnostica all'imaging intraoperatorio, cioè la possibilità di utilizzare queste tecnologie direttamente durante gli interventi chirurgici.
Le tre priorità: immagine, usabilità, comfort
Cosa guida quindi, la progettazione di un nuovo sistema di imaging? Ferrando non ha dubbi sulla gerarchia: «La qualità dell’immagine sta al primo posto, perché è dall'immagine che il medico effettua la diagnosi. Poi la facilità d'uso: dobbiamo mettere l'operatore nelle condizioni di lavorare al meglio, di ottenere risultati in modo standardizzato con un uso intuitivo dello strumento».
C'è poi l'automazione, sempre più centrale: «Si stanno sviluppando soluzioni che tendono ad automatizzare determinate parti del workflow, anche con l'utilizzo dell'intelligenza artificiale. Prendiamo la risonanza magnetica: è una strumentazione che ha tanti parametri che si possono modificare. È come avere una macchina fotografica professionale manuale, con tantissime opportunità di personalizzazione secondo le esigenze. Oggi si cerca di realizzare soluzioni che consentano all'operatore sanitario di ottenere comunque un ottimo risultato senza dover operare col sistema in maniera complessa».
E poi c'è il comfort del paziente. Un aspetto che chi ha fatto una risonanza in un sistema chiuso conosce bene. Per riprendere la metafora, la risonanza magnetica è una metodica un po' simile alla fotografia a lunga esposizione. Spiega Ferrando: «Se il paziente non sta fermo, l'immagine viene mossa. E stare immobili per mezz'ora non è così scontato. Se il paziente sta comodo, si muove meno, e se si muove meno l'esame viene meglio».
Nei sistemi chiusi, a tubo, il problema si amplifica. A seconda della parte del corpo da esaminare, viene richiesto al paziente di assumere posizioni scomode.
Quando l'obiettivo è l'esito clinico: il caso I‑Genius
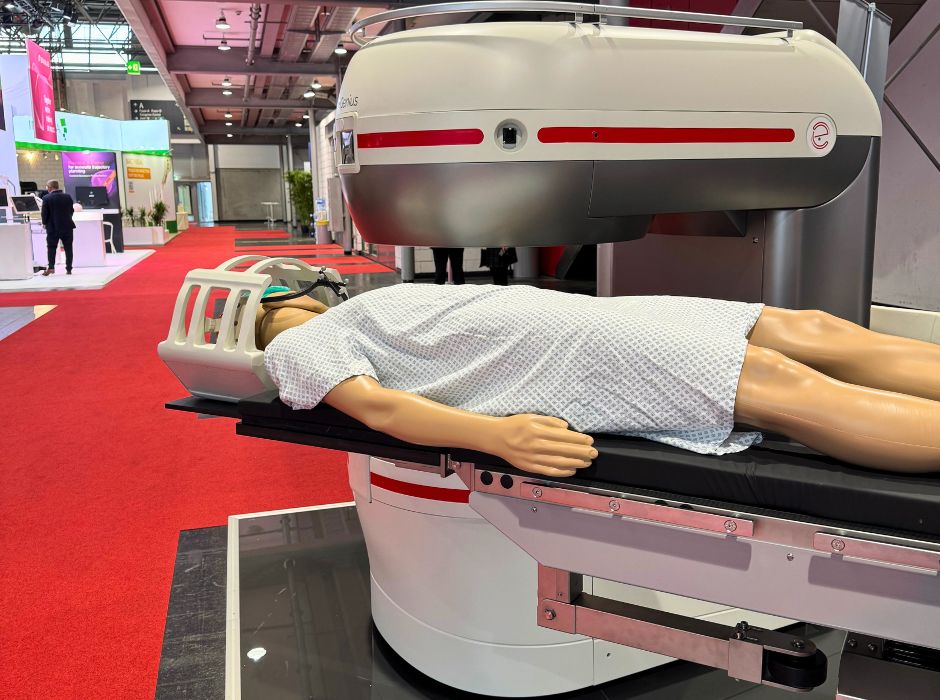
Ma cosa succede quando il contesto applicativo ribalta le priorità? È quello che è accaduto con I‑Genius, l'ultimo prodotto lanciato da Esaote: un sistema di risonanza magnetica progettato per stare dentro la sala operatoria durante gli interventi di chirurgia cerebrale, in particolare per il trattamento dei gliomi.
«In questo caso, più che il comfort del paziente – che in quel momento è sotto anestesia con la scatola cranica aperta – l’imaging supporta il neurochirurgo nella rimozione del tumore». Perché la posta in gioco è altissima: «La principale causa di recidiva di questi tumori è proprio il fatto che la neoplasia non venga rimossa del tutto».
Il problema da risolvere: un'ora per ogni controllo
La tecnica si chiama intraoperative MRI e consiste nell'alternare fasi di chirurgia a fasi di imaging. «L'imaging, in questo caso, non è per fini diagnostici, perché la diagnosi c'è già stata – chiarisce Ferrando – ma serve al chirurgo per capire quanto tessuto tumorale sia stato rimosso o sia ancora da rimuovere. E aiuta anche a trovare la strada migliore per raggiungere il tumore, facendosi spazio nel tessuto cerebrale nel modo meno dannoso possibile».
Con i sistemi di risonanza convenzionali – quelli ad alto campo, con magneti superconduttivi da 1,5 o 3 Tesla – fare un controllo intraoperatorio è però un'impresa logistica. Il paziente deve essere trasportato dalla sala operatoria allo scanner, poi riportato indietro. «Richiede un'ora», dice Ferrando. «E su un'operazione che già di per sé dura molte ore, con il paziente sotto anestesia, non posso fare più di un controllo. Il controllo lo devo fare alla fine».
«Se invece io riesco a fare questo check con l'imaging a risonanza magnetica più volte – e stiamo parlando anche più di cinque controlli durante tutto l’intervento, al posto di uno solo – a quel punto sfrutto le informazioni fondamentali che mi dà l'imaging per rimuovere con molta confidenza tutto il tumore, senza aumentare significativamente il tempo di anestesia».
L'intuizione: il lettino che ruota
L'idea alla base di I-Genius sfrutta una caratteristica tecnica dei sistemi a basso campo: il campo magnetico disperso. I magneti permanenti generano un campo molto più contenuto rispetto ai sistemi superconduttivi. «Questo mi permette di usare lo stesso lettino per la risonanza magnetica anche per la chirurgia. Mi basta solo allontanarlo con un sistema a compasso dalla cavità del magnete».
In pratica, il paziente non si muove mai. Il lettino chirurgico ruota (a compasso) dalla posizione operatoria all'interno del magnete in pochi secondi, permettendo l'acquisizione delle immagini, e poi torna indietro. «Un'operazione fattibile da una persona sola e in qualche minuto».
La progettazione: uscire dalla comfort zone e cercare partner strategici
Progettare un sistema del genere ha significato però affrontare sfide completamente nuove. «Non parliamo degli aspetti tecnologici che normalmente affrontiamo in Esaote», ammette Ferrando. «Qui abbiamo dovuto gestire problematiche un po' al di fuori del nostro consueto dominio di progettazione».
La prima sfida è stata proprio il lettino chirurgico. «È un componente abbastanza complesso perché deve potersi muovere in tutte le direzioni: ruota, sale, si muove in orizzontale e verticale. Mettere insieme una risonanza e un letto chirurgico non è una cosa banale». Per questo Esaote ha cercato un partner: un'azienda italiana specializzata nella progettazione e produzione di letti chirurgici. «Abbiamo intuito che per risolvere questa problematica dovevamo collaborare con chi aveva l'expertise dei lettini. Da soli avremmo avuto difficoltà che ci allontanavano dall'obiettivo».
Poi c'è stata la questione dei materiali. Tutto ciò che entra nella risonanza deve essere MRI-compatibile: non deve interferire con il campo magnetico né generare artefatti nell'immagine. I metalli in generale sono problematici, anche quelli non ferromagnetici, come l’alluminio che, pur avendo una debole suscettibilità magnetica, se presente all’interno della cavità del dispositivo, determina la generazione di correnti parassite che introducono artefatti sull’immagine. La fibra di carbonio, leggera e robusta, molto usata nei letti chirurgici in combinazione con dispositivi C-ARM a raggi X, non risulta compatibile con l’imaging MR.
La soluzione è stata un materiale composito, multistrato di carta, fibra di legno e resina, molto rigido e resistente: «Assolutamente invisibile alla risonanza magnetica, non introduce nessun artefatto, ma garantisce la robustezza necessaria per sorreggere il paziente anche quando il lettino è in posizioni di sbalzo importante».
Lo stesso problema si è posto per lo stabilizzatore cranico, l'elemento che fissa la testa del paziente. «Sul mercato questi oggetti sono fatti tipicamente in acciaio. Noi siamo passati a un materiale plastico, con uno spessore maggiore per garantire la necessaria tenuta, rigidità e stabilità meccanica a fronte di tutte le azioni pressorie che il chirurgo compie sulla scatola cranica durante l’intervento. Anche la bobina di ricezione ha richiesto un ripensamento: «Doveva essere sufficientemente grande da contenere lo stabilizzatore cranico. Ma più è grande la bobina, minore è la sua efficienza nel captare il segnale. È stato un lavoro di compromesso».
La prova sul campo: ventotto interventi
La validazione del concetto è arrivata dall'Argentina. Il dottor Roberto Rafael Herrera, Chief of Neurosurgery Clínica Adventista Belgrano di Buenos Aires, è diventato il key opinion leader per lo sviluppo del prodotto. I risultati, pubblicati nel 2024 su Medical Research Archives, sono significativi: su 28 pazienti operati per glioma cerebrale con il sistema a basso campo, la resezione totale lorda (superiore al 99%) è stata raggiunta nell'82% dei casi. Il tempo medio per ogni sessione di imaging è stato di soli 12 minuti. E soprattutto: nel 93% dei casi la prima scansione intraoperatoria ha rivelato tessuto tumorale residuo, portando a ulteriori resezioni che altrimenti non sarebbero state effettuate.
La possibilità di controllare ripetutamente – da una a quattro scansioni per intervento – ha permesso resezioni più complete senza aumentare le complicazioni: l'85,7% dei pazienti non ha mostrato nuovi deficit neurologici dopo l'intervento.
Progettare per il risultato
La storia di I-Genius racconta qualcosa di importante su come si progetta la tecnologia medicale oggi. Non si parte dalla macchina, si parte dal problema clinico. E a volte, per risolvere quel problema, bisogna uscire dal proprio dominio di competenza, cercare partner, sperimentare materiali nuovi, accettare compromessi.
«L'obiettivo era fornire una soluzione completa che permettesse un workflow ottimizzato e una qualità di immagine che consenta di valutare lo stato di avanzamento della rimozione del tumore», conclude Ferrando. «Una soluzione che permetta veramente di avere un valore dal punto di vista del risultato della chirurgia».
In trent'anni la tecnologia è cambiata radicalmente. Lo spirito, quello di rispondere a un bisogno clinico reale, è rimasto lo stesso.
Lo studio
Herrera RR et al., Intraoperative Magnetic Resonance Imaging in Brain Glioma Surgery Using Low-field system. Presentation of the First Twenty-eight Procedures, Medical Research Archives, 2024; 12(6). DOI: 10.18103/mra.v12i6.5387
Questo articolo fa parte del progetto editoriale "Tecnologia ed empatia: il nuovo racconto della cura con Esaote e PERSONE", realizzato in collaborazione tra Esaote e PERSONE Magazine.
Leggi altri articoli

MAGAZINE
Il dietro le quinte della macchina sanitaria di un grande evento sportivo: cosa serve per supportare le Olimpiadi Invernali
L’organizzazione dell’imaging e dell’assistenza sanitaria in un evento…

CURA
Prendersi cura di chi cura: una responsabilità medica ancora trascurata
Dietro ogni persona con una malattia grave ci sono altre persone che…
CURA
La prevenzione che nasce in azienda: quando lo screening del tumore al seno arriva sul posto di lavoro
Ottobre è il mese della prevenzione del cancro al seno, una patologia…

CURA
Tecnologia ed empatia: il nuovo racconto della cura con Esaote e PERSONE
Viviamo in un'epoca straordinaria per la medicina: mai come oggi…

CURA
Risonanza magnetica accessibile: come la tecnologia MRI consente di democratizzare l’accesso alla diagnostica nelle aree remote
Un nuovo sistema di risonanza magnetica aperta porta la diagnostica…
